
L'onicomicosi è una malattia fungina delle unghie diffusa (fino al 18% della popolazione). Colpisce persone di tutte le età e negli ultimi dieci anni è stato notato anche un aumento del numero di persone colpite tra adolescenti e bambini. A causa dell'elevato contatto e delle frequenti recidive, il trattamento del fungo delle unghie su mani e piedi è un processo complesso e lungo.
Quando si verifica l'infezione?
- Nelle famiglie con un uso generale di scarpe, articoli per la casa (tappeti in bagno) e prodotti per la cura del corpo (salviette, set manicure);
- Quando si visitano piscine, docce in palestre e aziende, saune e bagni.
Agenti causali della malattia
Un trattamento efficace del fungo del chiodo è possibile solo con la corretta diagnosi di laboratorio dell'agente patogeno. In quasi il 90% dei casi, l'onicomicosi è causata da vari tipi di dermatofiti. Una specie specifica colpisce le parti del corpo corrispondenti che ne sono caratteristiche:
- unghie dei piedi e delle mani, nonché qualsiasi parte della pelle;
- piastre ungueali sui piedi e sulla pelle degli spazi interdigitali III-IV, l'arco del piede, il terzo superiore della suola, le superfici laterali delle dita dei piedi.
In casi più rari, la malattia è causata da altri tipi di funghi - trichophytos, epidermophytos, molto meno spesso - simili a lieviti. Molto raramente, l'onicomicosi può essere causata da muffe che colpiscono le unghie nella zona delle prime dita, principalmente nelle persone sopra i 50 anni.
Fattori contribuenti
Condizioni favorevoli per l'introduzione e lo sviluppo dell'infezione:
- Danni alla lamina ungueale e alla pelle circostante. Ciò accade spesso a causa dell'uso di scarpe strette, procedure cosmetiche.
- Fratture delle dita e delle ossa del piede o della mano.
- Gonfiore delle gambe con malattie cardiache, aterosclerosi obliterante degli arti inferiori, vene varicose, malattia di Raynaud (spasmi delle arterie degli arti superiori).
- Malattie endocrine (soprattutto diabete mellito).
- Gravidanza (a causa di cambiamenti ormonali e diminuzione dell'immunità).
- Diminuzione dell'immunità generale.
- Anomalie congenite nella formazione dello strato corneo della pelle.
- Malattie croniche gravi ea lungo termine che riducono le difese dell'organismo.
- Trattamento a lungo termine con farmaci corticosteroidi e antibiotici, malattie sistemiche e altre malattie immunitarie.
La possibilità di trasmissione dell'infezione nel corpo stesso da parte del sangue e della linfa è già stata dimostrata.
Diagnostica onicomicosi
La diagnosi di un'infezione fungina si basa sulle manifestazioni cliniche locali e generali e sulla ricerca di laboratorio.
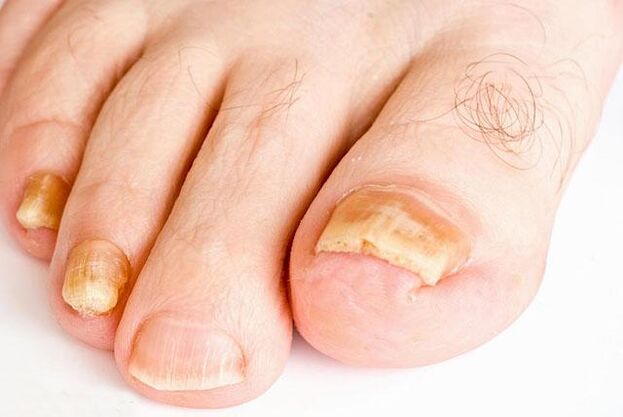
Manifestazioni cliniche
I sintomi sono molto diversi e dipendono dal tipo e dal tipo di agente patogeno. Separatamente, le unghie dei piedi (80%) e delle mani possono essere colpite; meno comune è la sconfitta simultanea delle unghie degli arti inferiori e superiori.
A seconda della natura del cambiamento nella lamina ungueale, si distinguono 4 forme di danno:
- Normotrofico- caratterizzato da una colorazione giallastra del bordo terminale della lamina ungueale. Diventa opaco e ispessito a causa dello strato corneo epidermico (ipercheratosi subungueale). La forma delle unghie colpite non cambia per molto tempo.
- Ipertrofico, in cui l'unghia diventa giallastra e si ispessisce, i bordi si allentano. Appare gradualmente la striatura trasversale. La lamina ungueale diventa grigia sporca e opaca. In alcuni casi, (di solito sulle prime dita) si ispessisce, diventa lungo e ricurvo come un artiglio o un becco di uccello (onicogrifosi).
- Atrofico- le unghie sono opache, grigiastre o gialle. Cambiano forma, collassano all'estremità, esponendo parzialmente il letto. Quest'ultimo è ricoperto da strati sciolti dello strato corneo.
- Onicolisi- distacco della lamina ungueale dal letto. Con questa forma di infezione fungina, il colore normale rimane solo nell'area delle radici. Il resto dell'unghia si assottiglia, si stacca dal letto, perde lucentezza e diventa giallastro o grigiastro-sporco.
Si osservano spesso forme combinate. Le manifestazioni cliniche elencate non sono specifiche per tipi specifici di lesioni fungine. Possono anche essere in malattie non associate a funghi.
Sono possibili anche alcune manifestazioni comuni: un'eruzione allergica sul corpo, aumento della fatica e diminuzione dell'appetito. Sono spiegati dalla capacità di alcuni tipi di dermatofiti di causare la ristrutturazione allergica del corpo e la muffa dei funghi - di rilasciare tossine, portando a intossicazione cronica dell'intero corpo.
Diagnostica di laboratorio
Consiste nella raccolta di materiale (particelle di strati dell'epidermide, pezzi di unghie). Il materiale prelevato viene versato con una soluzione alcalina caustica, lasciato per 24 ore a una temperatura di circa 20 gradi, dopodiché viene esaminato al microscopio. Questa tecnica consente la diagnosi differenziale tra lesioni fungine e non fungine. In presenza di un fungo, filamenti di vari spessori e forme, gruppi di spore sono visibili al microscopio.
Successivamente, il materiale viene seminato su uno speciale mezzo nutritivo per la crescita dell'agente patogeno, seguito dall'identificazione del suo tipo e dalla determinazione della sensibilità ai farmaci antimicotici.
Caratteristiche del trattamento
Nella scelta dei metodi di terapia si tiene conto della forma, del tipo e dell'entità della lesione, della velocità di crescita dell'unghia, delle condizioni generali del corpo e degli effetti collaterali dei farmaci utilizzati, soprattutto in presenza di malattie concomitanti. Sulla base di questi principi, il trattamento del fungo dell'unghia del piede, così come delle mani, consiste in un effetto locale o complesso.
Principi di impatto locale
È possibile se:
- l'infezione non ha colpito tutte le unghie;
- la sconfitta di ciascuna delle unghie infette è inferiore alla metà della sua area;
- il processo si trova solo sulle sezioni terminali e laterali della piastra senza coinvolgere la radice;
- ci sono controindicazioni all'uso di farmaci sistemici.
Trattamento farmacologico locale
Consiste nell'utilizzo di una crema, una soluzione o uno smalto contenente sostanze che ammorbidiscono la lamina ungueale. Includono anche farmaci per il trattamento del fungo dell'unghia del piede (mano), che sopprimono la crescita e lo sviluppo dell'infezione:
È possibile pre-applicare eventuali preparati per ammorbidire la piastra e rimuoverla strato per strato, come nel primo caso, quindi 2 volte al giorno applicare farmaci antifungini ad ampio spettro sotto forma di creme o soluzioni. Allo stesso tempo, è necessario strofinarli sulla pelle circostante.
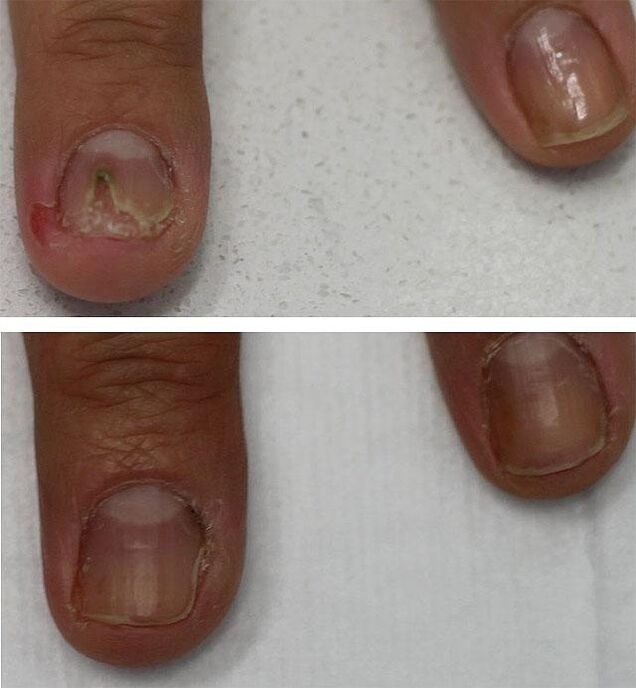
Pedicure hardware medico
Come procedura aggiuntiva (ma non come trattamento! ) Viene utilizzata una pedicure medica che riduce i tempi di trattamento. La sua essenza è utilizzare un router con un allegato a forma di fresa in metallo o diamante. Questo dispositivo facilita notevolmente la rimozione indolore di un'unghia precedentemente ammorbidita dal suo letto. L'uso del metodo hardware è consigliabile quando più del 60% dell'area della lamina ungueale è danneggiata, ma non sostituisce l'ulteriore trattamento farmacologico con agenti antimicotici.
Chirurgia
In caso di forme gravi di onicomicosi con grave deformazione dell'unghia, a volte viene rimosso chirurgicamente in anestesia generale o anestesia di conduzione con ulteriore uso di farmaci antifungini. Lo svantaggio principale del metodo è il danno al letto ungueale, a seguito del quale la nuova piastra cresciuta è in ritardo e ha una forma irregolare.
Trattamento laser
Questo metodo consiste nel riscaldare l'unghia con radiazione laser in un intervallo di impulsi brevi fino a una temperatura di 45-47 gradi, alla quale muoiono i dermatofiti. La procedura è più efficace nelle fasi iniziali del danno alle unghie senza deformazioni. A seconda della gravità, è necessario eseguire da 1 a 8 sessioni con un intervallo da 7 a 60 giorni. In caso di lesioni gravi, deve essere effettuato un trattamento locale e sistemico.
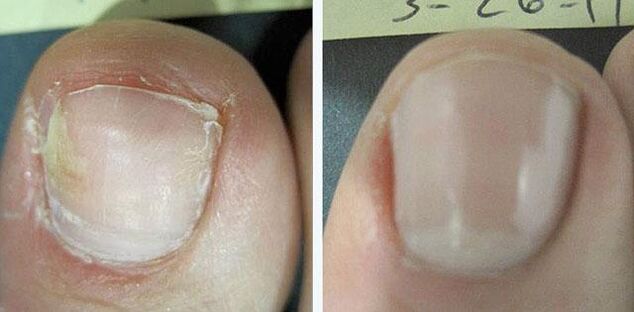
Terapia farmacologica sistemica
È indicato per lesioni multiple delle unghie, coinvolgimento della radice nel processo e in assenza dell'effetto dell'esposizione locale.
I farmaci più efficaci per il trattamento dei funghi delle unghie sono le compresse. contenenti sostanze come terbinafina, fluconazolo e altri. Sono prescritti in corsi per 3-4 mesi e rimangono nel corpo dopo la fine del trattamento fino a 9 mesi. Gli ultimi due farmaci, a causa dell'effetto tossico sul fegato, sono usati molto meno frequentemente.
Il trattamento sistemico è controindicato nelle malattie renali ed epatiche. Durante la gravidanza e l'allattamento, è possibile solo il trattamento locale di 1-2 unghie, ma è meglio astenersi da questo.
























